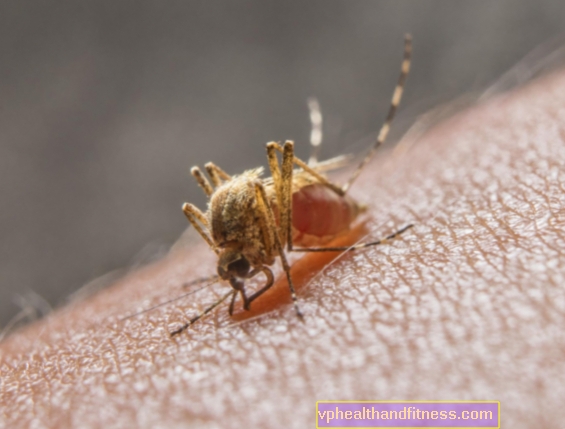
التهاب الدماغ الياباني هو مرض فيروسي غير ضار نسبيًا ينتقل عن طريق البعوض. يحدث بشكل رئيسي في الشرق الأقصى ، حيث يتم تسجيل حوالي 40،000 حالة كل عام. كيف يظهر التهاب الدماغ الياباني وما هو علاج هذا المرض؟
التهاب الدماغ الياباني مرض معدٍ يصيب الشرق الأقصى وجنوب شرق آسيا. تم وصفه لأول مرة في سبعينيات القرن التاسع عشر. تظهر أوبئة التهاب الدماغ الياباني كل 10 سنوات ، وقد ظهر أكبرها في عام 1924 وتسبب في وفاة أكثر من 6000 شخص. الأمراض. في عام 1998 ، توفي شخصان بسبب المرض في شمال أستراليا. وتحدث الحالات في الهند ونيبال وسريلانكا وبابوا غينيا الجديدة وباكستان ، وكذلك في الصين واليابان وكمبوديا وماليزيا.
يحدث التهاب الدماغ الياباني نتيجة إصابة أحد أفراد الأسرة بفيروس التغذية العصبية فلافيفيريدي (والذي يشمل أيضًا فيروسات حمى الضنك ، أو الحمى الصفراء ، أو حمى غرب النيل ، أو التهاب الدماغ الأصلي الذي ينتقل عن طريق القراد) المصنف على أنه فيروس arbovirus ، والذي ينتقل عن طريق البعوض من الجنس كوليكس و الزاعجة على سبيل المثال Aedes japonicus. كل عام ، من 30000 إلى 50000 مريض. الأشخاص ، ومعظمهم من الأطفال حتى سن 15 عامًا ومعظمهم من المناطق الريفية - لا يحدث المرض في المدن. السياح معرضون للخطر أيضًا ، وهنا بدون قيود عمرية. فترة حضانة المرض من 6 إلى 16 يومًا.
أعراض التهاب الدماغ الياباني
في الغالبية العظمى من الحالات - أكثر من 95٪ - يكون التهاب الدماغ الياباني إما بدون أعراض أو أعراض خفيفة تشبه أعراض الأنفلونزا ، مثل:
- انخفاض الرفاهية
- حمى
- صداع الراس
- اضطرابات الجهاز الهضمي - خاصة عند الأطفال
- متلازمة بولي شبيهة
- ألم عند التبول (عسر البول).
- غثيان
- التقيؤ
- مشاكل الكلام
بعد حوالي 10 أيام تختفي الحمى ويتراجع المرض.
في نسبة قليلة من المرضى تكون الأعراض شديدة وتؤثر على الجهاز العصبي المركزي ، مثل التهاب الدماغ ، والأعراض السحائية ، والشلل الجزئي ، واضطراب الوعي. حسنا. 30٪ من هذه الحالات تنتهي بمضاعفات خطيرة مثل:
- ترنح ، خلل التوتر العضلي (خراقة ، حركات لا إرادية ، ثني الجسم)
- ضعف العضلات
- الشلل الرعاش (قناع الوجه ، الهزات ، التوتر العضلي المتزايد للغاية)
- الخرف أو الاضطرابات العقلية
- وحتى الموت - الذي يتأثر بعدد من العوامل ، مثل أمراض أخرى للمريض أو حتى تقدمه في السن.
تشخيص وعلاج التهاب الدماغ الياباني
يعتمد تشخيص هذا المرض على تاريخ واختبارات الدم لوجود أجسام مضادة IgM و IgG محددة * ، مع زيادة تركيز الأجسام المضادة IgM لفيروس التهاب الدماغ الياباني في بداية المرض وبعد أسبوع واحد يمكن اكتشافها في أكثر من 65٪ المرضى. يشير اكتشاف الأجسام المضادة IgM أو زيادة تركيز الأجسام المضادة IgG بمقدار 4 أضعاف إلى وجود إصابة حديثة بفيروس التهاب الدماغ الياباني. بالإضافة إلى ذلك ، فإنه يتحقق أيضًا مما إذا كان هناك زيادة في عدد الكريات البيضاء.
قد يطلب الطبيب أيضًا إجراء تصوير بالرنين المغناطيسي للرأس ، مما يُظهر التورط الثنائي للمهاد وجذع الدماغ في الشخص المريض. علاج التهاب الدماغ الياباني هو في الواقع أعراض فقط ، على الرغم من أنه عادة ما يزول من تلقاء نفسه دون أي تدخل. يعطى المريض أدوية خافضة للحرارة ومضادة للالتهابات ، ويوصى بالترطيب المناسب والراحة. ومع ذلك ، هناك لقاح ضد المرض ، يتم تناوله على ثلاث جرعات ، ويجب على المسافرين إلى المناطق المصابة بالتهاب الدماغ الياباني مراعاته. يساعد تجنب لدغات البعوض قدر الإمكان على حماية نفسك من الإصابة بالمرض. يجب أن تكون هناك ناموسيات في النوافذ ، وعليك أن تتذكر الملابس المناسبة (الأكمام الطويلة ، والأرجل ، والمواد الطاردة للحشرات.
مهم
لا يمكن للإنسان أن يصاب بالتهاب الدماغ الياباني ، لكن هناك خطر انتقال العدوى إلى الجنين وحتى الإجهاض. العوائل الرئيسية والحاملة لهذا العامل الممرض هي الطيور (مثل مالك الحزين) ، وكذلك الزواحف والخفافيش. يصاب البشر في المقام الأول من الخنازير والخيول - عن طريق البعوض. تطعيم الحيوانات الأليفة يقلل بشكل كبير من عدد الحالات.