سبب مرض لايم هو بوريليا بورغدورفيري ، وهي بكتيريا مسببة للأمراض التي تنتقل خلال لدغة القراد. غالبًا ما يصاب الأشخاص المتضررين عندما يمشون في الغابة. بسبب المضاعفات الوخيمة التي قد تحدث ، خاصة العصبية أو القلبية ، يجب علاج مرض لايم على الفور.

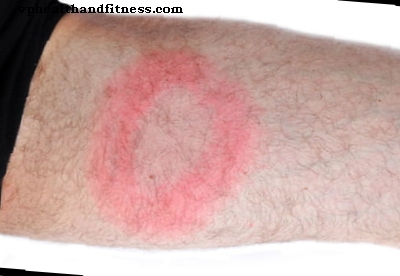
يظهر الإحساس بالحرارة في معظم الأوقات ولكن لا يصحبه حكة في الجلد. هذه الاصابة يمكن ان تمر احيانا دون ان يلاحظها أحد. غالبا ما تظهر حلقة حمراء حول المنطقة المركزية.
ما يقرب من 20 ٪ من الأشخاص المصابين ليس لديهم طفح ولا يتذكرون تعرضهم للعض.
تنتشر هذه الآفة بسرعة بعد بضعة أيام ولكنها تختفي في غضون 7 أيام إذا تم وصف العلاج وبالتالي تجنب ظهور المضاعفات.
قد يكون الطفح مصحوبًا بأعراض تثير متلازمة تشبه الأنفلونزا مثل التعب ، وارتفاع درجة الحرارة ، وآلام في العضلات ، والصداع ، وقشعريرة ، ألم مفصلي ، بالإضافة إلى وجود زيادة في حجم العقدة الليمفاوية.
إذا استمر المرض في التقدم ، فسوف يدخل المرحلة الثالثة. في غياب العلاج ، يستمر مرض لايم في التطور ويؤثر على الأعضاء أكثر فأكثر. يمكن أن تظهر ، اضطرابات النوم ، نوبات عدم انتظام دقات القلب ، تفاقم التعب ، زيادة تعطيل آلام العضلات ، آلام أثناء المضغ ، مشاكل في الرؤية ، صعوبة في مجهود بدني ، ألم في الذراعين ، الظهر والساقين.
قد يظهر التهاب مفاصل لايم المقابل لتفشي التهاب المفاصل المتكرر للتطور المزمن. يمكن أن تظهر بعد 4 إلى 6 أسابيع ، وهو مرض عصبي عصبي يسبب ألمًا شديدًا ومذلًا ، وغالبًا ما يكون ليليًا ، ويظهر على مسارات عصبية تقع حول عضة القراد. ويمكن أيضا ملاحظة التهاب السحايا اللمفاوي وكذلك حالة العصب القحفي مع شلل في الوجه المحيطي. قد تحدث مشاكل في الرؤية والتوجه والتركيز وفقدان الذاكرة والحلقات العدوانية وكذلك الاكتئاب. حمامي مهاجرة ، MS ، يستمر في التطور. قد تظهر نوبات عدم انتظام دقات القلب بالإضافة إلى اضطرابات ضربات القلب. قد تظهر أيضًا حلقات من الغرق والاضطهاد والسعال.
في هذه المرحلة ، ليس من الشائع رؤية نوبات الالتهابات البولية والآلام المعوية والإسهال. تتفاقم آلام العضلات وتنتشر في الأوتار التي تجعل الحياة اليومية غير مؤذية بشكل متزايد. على الرغم من عدم تواترها ، فقد تتسلل القرنية أو التهاب القزحية الأمامي أو الشلل الحركي.
تتحول الأعراض الجلدية وتستمر في الانتشار والتعديل. يصبح الجلد بنفسجيًا حتى أسودًا تقريبًا ، ويضعف ويضعف ليصبح تقزيمًا. بعد ذلك ، تظهر آفات مميزة من التهاب الجلد المزمن المتوقف أو مرض بيك هيركسهايم والورم الليمفاوي الجلدي الحميد.
الأمصال التي تجعل من الممكن العثور على وجود أجسام مضادة لبوريليا يمكن القيام بها من عينات الجلد أو السائل النخاعي (CSF).
يمكن اقتراح الأمصال بعد حوالي 4 إلى 6 أسابيع من لدغة القراد لأن الأجسام المضادة المحددة لبوريليا ، IGM المضادة لبوريليا ، تظهر فقط بعد 2 إلى 4 أسابيع من اللدغات مع ذروتها في الأسبوع السابع أو الثامن.
لا تسمح إيجابية علم الأمصال بمعرفة ما إذا كانت العدوى قديمة أم حالية ولا تسمح الأمصال الإيجابية بتمييز العدوى النشطة عن العدوى القديمة التي تمت معالجتها أم لا ، والعدوى التي لا تسبب أي أعراض. لا ترتبط الأمصال الإيجابية دائمًا بالعدوى النشطة ، ولكن في كثير من الأحيان تتعلق بالاتصال السابق مع الكائنات الحية الدقيقة في Borrelia.
ومع ذلك ، يوصى بالعلاج بالمضادات الحيوية في حالة الاشتباه في الإصابة بالتهاب البورون مع أعراض تذكر بمرض لايم دون انتظار نتائج الأمصال التي يمكن أن تكون سلبية أثناء وجود العدوى.
تفسير النتائج المصلية صعب لأن هناك سلبيات كاذبة وإيجابيات كاذبة. في حالة السلبيات الكاذبة ، يمكن أن تكون الأمصال سلبية في بداية العدوى الجلدية دون القضاء على المرض. في حالة الإيجابيات الخاطئة ، يمكن أن تكون الأمصال إيجابية دون وجود مرض لايم ، وهذا بسبب تفاعل متقاطع مع الكائنات الحية الدقيقة الأخرى.
يمكن إجراء 3 تقنيات لإظهار وجود أجسام مضادة لـ Borrelia:
الأشخاص الذين يحتاجون إلى علاج لعدوى منخفضة الشدة لديهم وصفة طبية من المضادات الحيوية عن طريق الفم لمدة 3 إلى 4 أسابيع تقريبًا.
يمكن وصف العديد من المضادات الحيوية عن طريق الفم مثل الدوكسيسيكلين ، الأموكسيسيلين ، السيفوروكسيم والسيفترياكسون. الدوكسيسيكلين هو المضادات الحيوية الموصوفة في معظم الأحيان. ينصح به في البالغين والأطفال في سن 9 ، ولكن بطلان أثناء الحمل والرضاعة. يمكن وصف الأموكسيسيلين للأطفال دون سن 9 سنوات.
عندما تطول فترة العدوى الناجمة عن مرض لايم لفترة طويلة جدًا ، يمكن إجراء وصف المضادات الحيوية في هذه الحالة لعدة أشهر. من ناحية أخرى ، عندما تتكرر المظاهر ، يتم وصف المضادات الحيوية أيضًا لفترة أطول.
تجنب المشي في المناطق الموبوءة بالقراد. قبل المغادرة ، ضع منتجًا طاردًا على الملابس والأجزاء المكشوفة ، باستثناء الوجه. لا تنسى أن هذه المنتجات لا تشجعها النساء الحوامل والأطفال الصغار.
بعد العودة من نزهة عبر منطقة موبوءة بالقراد ، يُنصح بفحص الجسم بالكامل عن طريق وضع الثلج دون أن ينسى فروة الرأس. هذا يسمح للكشف عن علامة وإزالتها في أسرع وقت ممكن.
لإزالة القراد ، من الأفضل استخدام الملقط ، مع الاستمرار في وضع علامة على الرأس وسحب ببطء لتجنب سحقه. تجنب تغطية القراد بالكحول أو الأثير أو الزيت أو أي مادة كيميائية أخرى ولا تستخدم أي تطابق لأن ذلك قد يتسبب في تجدد القراد وإطلاق البكتيريا. بعد ذلك ، يجب عليك تطهير الجزء الذي حدثت فيه اللدغة بمطهر وغسل يديك جيدًا بالماء والصابون. يجب أن نراقب بعد ذلك منطقة لدغة القراد لمدة شهر تقريبًا لاكتشاف ظهور طفح جلدي قد يظهر حمامي مهاجر.
ينصح أنه من الممكن تخزين القراد عن طريق إيداعه في زجاجة من أجل إجراء التحليلات الممكنة.
في حالة التعرض لدغة القراد ، يجب استشارة الطبيب ، خاصةً إذا ظهرت مظاهر جلدية.
يُنصح أيضًا بفحص الحيوانات الأليفة للتحقق من عدم وجود علامات.
علامات:
النظام الغذائي والتغذية قطع والطفل قائمة المصطلحات

الأسباب
مرض لايم ناجم عن بكتيريا مسببة للأمراض ، Borrelia burgdorferi ، والتي تنتقل خلال لدغة القراد.الأعراض
الأطراف السفلية والفخذين والساقين هي الأكثر تضرراً من لدغات القراد. لكن جميع أجزاء الجسم ، حتى فروة الرأس يمكن أن تتأثر. يتطور مرض لايم في عدة مراحل تختلف باختلاف كل شخص مصاب. يمكن ملاحظة 3 أو أكثر من المراحل الطويلة.المرحلة 1
قد تظهر المظاهر الجلدية (الحمامي المهاجرة) ، والتي تمثل في أغلب الأحيان المظاهر الأولى للمرض الذي يصيب أكثر من 75٪ من المصابين ، في غضون 3 أيام إلى شهر واحد بعد لدغة القراد. يبدأ الحمامي في المكان الذي حدثت فيه لدغة القراد ويشبه شكل البقعة حمامية غير مؤلمة من حوالي 5 سم ، والتي تتركز فيما يتعلق لدغة.يظهر الإحساس بالحرارة في معظم الأوقات ولكن لا يصحبه حكة في الجلد. هذه الاصابة يمكن ان تمر احيانا دون ان يلاحظها أحد. غالبا ما تظهر حلقة حمراء حول المنطقة المركزية.
ما يقرب من 20 ٪ من الأشخاص المصابين ليس لديهم طفح ولا يتذكرون تعرضهم للعض.
تنتشر هذه الآفة بسرعة بعد بضعة أيام ولكنها تختفي في غضون 7 أيام إذا تم وصف العلاج وبالتالي تجنب ظهور المضاعفات.
قد يكون الطفح مصحوبًا بأعراض تثير متلازمة تشبه الأنفلونزا مثل التعب ، وارتفاع درجة الحرارة ، وآلام في العضلات ، والصداع ، وقشعريرة ، ألم مفصلي ، بالإضافة إلى وجود زيادة في حجم العقدة الليمفاوية.
المرحلة 2
من بين الأعراض التي يمكن أن تحدث أثناء المرحلة الثانية من المرض ، نجد ضعفًا أو إرهاقًا شديدًا وألمًا شديدًا في المفاصل وتصلبًا وصداعًا وضعفًا على مستوى عضلات الوجه وتهيج في العيون والطفح الجلدي وعدم انتظام ضربات القلب.إذا استمر المرض في التقدم ، فسوف يدخل المرحلة الثالثة. في غياب العلاج ، يستمر مرض لايم في التطور ويؤثر على الأعضاء أكثر فأكثر. يمكن أن تظهر ، اضطرابات النوم ، نوبات عدم انتظام دقات القلب ، تفاقم التعب ، زيادة تعطيل آلام العضلات ، آلام أثناء المضغ ، مشاكل في الرؤية ، صعوبة في مجهود بدني ، ألم في الذراعين ، الظهر والساقين.
المرحلة 3
خلال المرحلة 3 من مرض لايم ، والتي يمكن أن تستمر لسنوات ، تتفاقم المظاهر الموجودة في المرحلة الثانية ولكنها تظهر بالإضافة إلى العديد من المظاهر الأخرى.قد يظهر التهاب مفاصل لايم المقابل لتفشي التهاب المفاصل المتكرر للتطور المزمن. يمكن أن تظهر بعد 4 إلى 6 أسابيع ، وهو مرض عصبي عصبي يسبب ألمًا شديدًا ومذلًا ، وغالبًا ما يكون ليليًا ، ويظهر على مسارات عصبية تقع حول عضة القراد. ويمكن أيضا ملاحظة التهاب السحايا اللمفاوي وكذلك حالة العصب القحفي مع شلل في الوجه المحيطي. قد تحدث مشاكل في الرؤية والتوجه والتركيز وفقدان الذاكرة والحلقات العدوانية وكذلك الاكتئاب. حمامي مهاجرة ، MS ، يستمر في التطور. قد تظهر نوبات عدم انتظام دقات القلب بالإضافة إلى اضطرابات ضربات القلب. قد تظهر أيضًا حلقات من الغرق والاضطهاد والسعال.
في هذه المرحلة ، ليس من الشائع رؤية نوبات الالتهابات البولية والآلام المعوية والإسهال. تتفاقم آلام العضلات وتنتشر في الأوتار التي تجعل الحياة اليومية غير مؤذية بشكل متزايد. على الرغم من عدم تواترها ، فقد تتسلل القرنية أو التهاب القزحية الأمامي أو الشلل الحركي.
تتحول الأعراض الجلدية وتستمر في الانتشار والتعديل. يصبح الجلد بنفسجيًا حتى أسودًا تقريبًا ، ويضعف ويضعف ليصبح تقزيمًا. بعد ذلك ، تظهر آفات مميزة من التهاب الجلد المزمن المتوقف أو مرض بيك هيركسهايم والورم الليمفاوي الجلدي الحميد.
التشخيص
يعتمد تشخيص مرض لايم على فكرة التعرض لدغات القراد التي تظهر في منطقة الخطر المرتبطة بالمظاهر التي تذكرنا بالمرض. لكن آثار لدغات القراد تكون مرئية فقط في حوالي 30 ٪ من الحالات ومعظم الأعراض التي لوحظت ليست خاصة بمرض معين. يجب تأكيد تشخيص مرض لايم عن طريق الاختبارات البيولوجية.الأمصال التي تجعل من الممكن العثور على وجود أجسام مضادة لبوريليا يمكن القيام بها من عينات الجلد أو السائل النخاعي (CSF).
يمكن اقتراح الأمصال بعد حوالي 4 إلى 6 أسابيع من لدغة القراد لأن الأجسام المضادة المحددة لبوريليا ، IGM المضادة لبوريليا ، تظهر فقط بعد 2 إلى 4 أسابيع من اللدغات مع ذروتها في الأسبوع السابع أو الثامن.
لا تسمح إيجابية علم الأمصال بمعرفة ما إذا كانت العدوى قديمة أم حالية ولا تسمح الأمصال الإيجابية بتمييز العدوى النشطة عن العدوى القديمة التي تمت معالجتها أم لا ، والعدوى التي لا تسبب أي أعراض. لا ترتبط الأمصال الإيجابية دائمًا بالعدوى النشطة ، ولكن في كثير من الأحيان تتعلق بالاتصال السابق مع الكائنات الحية الدقيقة في Borrelia.
ومع ذلك ، يوصى بالعلاج بالمضادات الحيوية في حالة الاشتباه في الإصابة بالتهاب البورون مع أعراض تذكر بمرض لايم دون انتظار نتائج الأمصال التي يمكن أن تكون سلبية أثناء وجود العدوى.
تفسير النتائج المصلية صعب لأن هناك سلبيات كاذبة وإيجابيات كاذبة. في حالة السلبيات الكاذبة ، يمكن أن تكون الأمصال سلبية في بداية العدوى الجلدية دون القضاء على المرض. في حالة الإيجابيات الخاطئة ، يمكن أن تكون الأمصال إيجابية دون وجود مرض لايم ، وهذا بسبب تفاعل متقاطع مع الكائنات الحية الدقيقة الأخرى.
يمكن إجراء 3 تقنيات لإظهار وجود أجسام مضادة لـ Borrelia:
- يعد اختبار ELISA ، القابل للتشغيل الآلي ، أكثر الطرق حساسية.
- المناعي غير المباشر ، IFI هي طريقة تعتمد جودة القراءة عليها على المشغل.
- Western Blot هي طريقة مستخدمة في الهدف الثاني ، مما يسمح بتأكيد إيجابية النتيجة الإيجابية أو المشكوك فيها بواسطة ELISA أو طرق التألق المناعي عندما يكون لدى المريض أعراض يمكن أن تثير مرض Lyme.
علاج
ينبغي وصف العلاج بالمضادات الحيوية في أقرب وقت ممكن من أجل تجنب مضاعفات مرض لايم وتسريع الشفاء. من السهل علاج مرض لايم عندما يبدأ العلاج في أسرع وقت ممكن. في الواقع ، يتعرض العلاج بالمضادات الحيوية لخطر أن يكون له تأثير أقل إيجابية على الأشخاص الذين تم تشخيصهم متأخراً للغاية ، وبالتالي فإن الناس يتعرضون لخطر الإصابة بمظاهر متكررة أو مستمرة.الأشخاص الذين يحتاجون إلى علاج لعدوى منخفضة الشدة لديهم وصفة طبية من المضادات الحيوية عن طريق الفم لمدة 3 إلى 4 أسابيع تقريبًا.
يمكن وصف العديد من المضادات الحيوية عن طريق الفم مثل الدوكسيسيكلين ، الأموكسيسيلين ، السيفوروكسيم والسيفترياكسون. الدوكسيسيكلين هو المضادات الحيوية الموصوفة في معظم الأحيان. ينصح به في البالغين والأطفال في سن 9 ، ولكن بطلان أثناء الحمل والرضاعة. يمكن وصف الأموكسيسيلين للأطفال دون سن 9 سنوات.
مضاعفات
عندما تكون العدوى أشد مع ظهور المضاعفات العصبية أو المفاصل أو القلب على سبيل المثال ، يوصى في هذه الحالة بمعالجة المضادات الحيوية عن طريق الوريد ، مثل السيفوتاكسيم.عندما تطول فترة العدوى الناجمة عن مرض لايم لفترة طويلة جدًا ، يمكن إجراء وصف المضادات الحيوية في هذه الحالة لعدة أشهر. من ناحية أخرى ، عندما تتكرر المظاهر ، يتم وصف المضادات الحيوية أيضًا لفترة أطول.
منع
أثناء المشي في الغابة ، يُنصح بارتداء أحذية تغطي كامل القدمين والسراويل والجوارب وقبعة وقميص طويل الأكمام لحماية جميع أجزاء الجسم التي يمكن عضها عن طريق القراد. بالإضافة إلى ذلك ، يوصى بوضع عدد كافٍ من البنطلون داخل الجوارب واختيار البدلات ذات اللون الفاتح لتكون قادرًا على تصور القراد بسهولة أكبر.تجنب المشي في المناطق الموبوءة بالقراد. قبل المغادرة ، ضع منتجًا طاردًا على الملابس والأجزاء المكشوفة ، باستثناء الوجه. لا تنسى أن هذه المنتجات لا تشجعها النساء الحوامل والأطفال الصغار.
بعد العودة من نزهة عبر منطقة موبوءة بالقراد ، يُنصح بفحص الجسم بالكامل عن طريق وضع الثلج دون أن ينسى فروة الرأس. هذا يسمح للكشف عن علامة وإزالتها في أسرع وقت ممكن.
لإزالة القراد ، من الأفضل استخدام الملقط ، مع الاستمرار في وضع علامة على الرأس وسحب ببطء لتجنب سحقه. تجنب تغطية القراد بالكحول أو الأثير أو الزيت أو أي مادة كيميائية أخرى ولا تستخدم أي تطابق لأن ذلك قد يتسبب في تجدد القراد وإطلاق البكتيريا. بعد ذلك ، يجب عليك تطهير الجزء الذي حدثت فيه اللدغة بمطهر وغسل يديك جيدًا بالماء والصابون. يجب أن نراقب بعد ذلك منطقة لدغة القراد لمدة شهر تقريبًا لاكتشاف ظهور طفح جلدي قد يظهر حمامي مهاجر.
ينصح أنه من الممكن تخزين القراد عن طريق إيداعه في زجاجة من أجل إجراء التحليلات الممكنة.
في حالة التعرض لدغة القراد ، يجب استشارة الطبيب ، خاصةً إذا ظهرت مظاهر جلدية.
يُنصح أيضًا بفحص الحيوانات الأليفة للتحقق من عدم وجود علامات.

-przyczyny-objawy-leczenia.jpg)